Questo articolo è la traduzione integrale dell’articolo originale di Lara Briden, con la gentile concessione dell’autrice.
Per trattare la PCOS (sindrome da ovaio policistico, N.d.T.), è necessario scoprire la causa alla radice. In altre parole, devi conoscere il tuo tipo funzionale di PCOS.
Potresti avere una PCOS resistente all’insulina, una PCOS post-pillola (che è temporanea), una PCOS infiammatoria, o la molto meno comune PCOS surrenale.
Prima di tutto, cos’è la PCOS?
Nonostante il nome, la sindrome dell’ovaio policistico non ha niente a che vedere con le cisti nelle ovaie. Le cosiddette cisti sull’ecografia sono in realtà follicoli o uova, che sono normali per l’ovaio. Si possono avere molte uova e tuttavia avere livelli ormonali normali, ed è per questo che un l’ecografia non può diagnosticare (o escludere) la condizione ormonale PCOS.
La PCOS è meglio definita come eccesso di androgeni (ormoni maschili alti) quando tutte le altre cause di eccesso di androgeni sono state escluse.
Quindi, il primo passo per determinare il tuo tipo di PCOS è: hai davvero la PCOS?
È davvero PCOS?
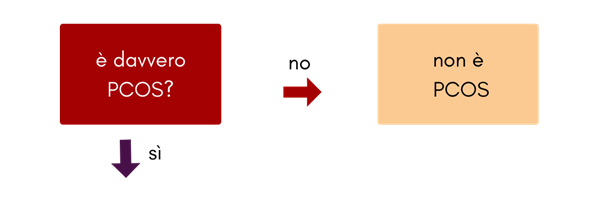
È veramente PCOS se hai un eccesso di androgeni come dimostrato da 1) androgeni alti (ormoni maschili) misurabili con un esame del sangue, e/o 2) peli sul viso abbondanti o acne della mascella. INOLTRE, altre ragioni di eccesso di androgeni sono state escluse.
👉🏽 Consiglio: Altre ragioni per l’eccesso di androgeni includono l’iperplasia surrenale congenita (che rappresenta fino al 9 per cento dei casi di eccesso di androgeni), prolattina alta e contraccettivi ormonali con un alto indice di androgeni (progestinico simile al testosterone) (i link sono agli articoli originali in inglese, N.d.T.).
Se non hai un eccesso di androgeni, allora non hai la PCOS. Questo è vero anche se hai le ovaie policistiche ed è vero anche se hai mestruazioni irregolari o assenti. Ci sono molte ragioni per l’assenza di mestruazioni, inclusa la molto comune amenorrea ipotalamica, che è l’assenza di mestruazioni dovuta alla mancanza di cibo o di carboidrati (e sì, potrebbe esserti stato erroneamente detto che hai la “PCOS magra” quando in realtà hai l’amenorrea ipotalamica).
Per ulteriori informazioni leggere:
- La PCOS non può essere diagnosticata (o esclusa) dagli ultrasuoni
- Il dolore non è un sintomo della PCOS
- È PCOS o amenorrea ipotalamica o entrambe?
Se sei certa di avere la PCOS, andiamo avanti. Sei insulino-resistente?
PCOS resistente all’insulina

La resistenza all’insulina significa avere l’insulina alta. Si chiama anche sindrome metabolica o prediabete. Il modo migliore per testare la resistenza all’insulina è misurare l’ormone insulina, non il glucosio.
👉🏽 Consiglio: Per ulteriori informazioni sul test dell’insulina, vedi il post sul blog sull’insulina (link all’articolo in inglese, N.d.T.) e il capitolo 7 del Period Repair Manual (il libro di Lara Briden, disponibile in inglese e spagnolo, N.d.T.).
Se la tua insulina è alta, allora l’insulina alta è la causa dei tuoi androgeni alti e tu hai una PCOS insulino-resistente.
Il trattamento della PCOS insulino-resistente consiste nell’correggere la resistenza all’insulina attraverso la dieta, l’esercizio fisico e gli integratori come il magnesio e l’inositolo (link all’articolo in inglese, N.d.T.).
👉🏽 Consiglio: C’è un 70 per cento di possibilità che la tua PCOS sia una PCOS insulino-resistente.
Se sei certa di non avere l’insulino-resistenza, andiamo avanti. I tuoi sintomi sono iniziati quando hai smesso di prendere la pillola?
PCOS da post-pillola
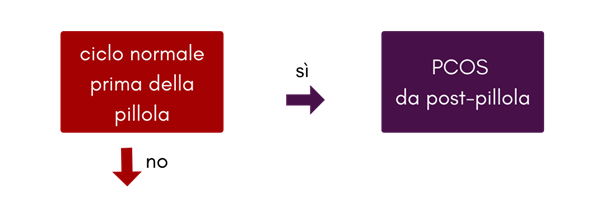
È abbastanza comune sperimentare un aumento temporaneo degli androgeni quando si smette di assumere una pillola di drospirenone o ciproterone come Yasmin, Yaz, Diane o Brenda. Secondo le attuali linee guida diagnostiche, quell’aumento temporaneo di androgeni è sufficiente per qualificarsi come diagnosi di PCOS o PCOS post-pillola.
Con le sue pazienti PCOS post-pillola, Lara Briden raccomanda quanto segue:
- Rimani calme e sappi che i sintomi fanno parte di un processo temporaneo di astinenza dal farmaco.
- Prendi in considerazione l’assunzione di un integratore naturale antiandrogeno come lo zinco, il DIM o la peonia e la liquirizia. Leggi i 7 migliori integratori naturali anti-androgeni e Come prevenire e trattare l’acne post-pillola (link agli articoli originali in inglese, d.T.)
Hai la PCOS post-pillola se soddisfi i criteri per la PCOS (eccesso di androgeni e altre condizioni escluse), in più non hai resistenza all’insulina, in più i sintomi sono iniziati quando hai smesso di prendere la pillola.
Se non hai appena smesso la pillola (o lo spironolattone) o avevi problemi già prima della pillola, andiamo avanti. Hai segni di infiammazione cronica?
PCOS infiammatoria
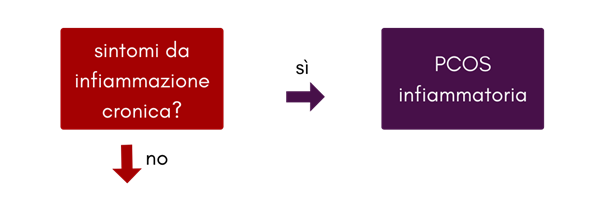
L’infiammazione cronica può stimolare le ovaie a produrre troppo testosterone ed è un fattore che contribuisce ad ogni tipo di PCOS (link allo studio scientifico, N.d.T.).
Quando l’infiammazione cronica è il fattore primario, si tratta di PCOS infiammatoria.
Il trattamento della PCOS infiammatoria consiste nell’identificare e correggere la fonte alla radice dell’infiammazione. Questo potrebbe significare evitare i cibi verso cui hai una sensibilità alimentare, come i latticini, risolvere un problema intestinale sottostante, o trattare l’attivazione cronica dei mastociti o l’intolleranza all’istamina. Gli integratori di zinco e N-Acetilcisteina funzionano particolarmente bene per la PCOS infiammatoria.
Hai la PCOS infiammatoria se soddisfi i criteri per la PCOS, in più non hai la resistenza all’insulina, in più non sei in una fase temporanea post pillola, in più hai segni e sintomi di infiammazione, tra cui:
- stanchezza inspiegabile
- problemi intestinali come IBS (sindrome da intestino irritabile, N.d.T.) o SIBO (sindrome da iperproliferazione batterica, N.d.T.)
- malattie autoimmuni come la tiroidite di Hashimoto
- mal di testa
- dolore alle articolazioni
- problemi cronici alla pelle come psoriasi, eczema o orticaria.
Se non hai un’infiammazione cronica, andiamo avanti. Hai la PCOS surrenale?
PCOS surrenale

La maggior parte delle donne con PCOS hanno un esubero di tutti gli androgeni, compreso il testosterone e l’androstenedione dalle ovaie e il DHEAS dalle ghiandole surrenali.
Se hai solo il DHEAS elevato (ma testosterone e androstenedione normali), allora potresti avere la PCOS surrenale, che rappresenta circa il 10 per cento dei casi di PCOS. La PCOS surrenale è simile alla condizione genetica dell’iperplasia surrenale congenita.
La PCOS surrenale non è provocata dalla resistenza all’insulina o dall’infiammazione. Invece, è una upregulation epigenetica degli androgeni surrenali (con “upregulation” si indica l’aumento dell’espressione di un gene con conseguente aumento della proteina codificata. L’epigenetica è lo studio di come i tuoi comportamenti e l’ambiente possono modificare il comportamento dei tuoi geni, senza alterare la sequenza del DNA. Sono fattori epigenetici, per esempio, l’età dell’individuo, il sonno, la dieta, l’esercizio fisico e l’esposizione a fattori ambientali, come le tossine, ecc. N.d.T.).
I trattamenti includono magnesio, zinco, liquirizia, piante adattogene e vitamina B5, il “fattore anti-stress”.
👉 Consiglio: E se hai più di un tipo di PCOS? I tipi sono elencati in ordine di priorità. Quindi, se hai la resistenza all’insulina, allora hai la PCOS insulino-resistente, anche se hai anche un’infiammazione e un peggioramento dei sintomi dopo la pillola.
Trattamento antiandrogeno per tutti i tipi di PCOS
Oltre a trattare la causa sottostante della tua PCOS, potresti anche aver bisogno di un supplemento naturale antiandrogeno come la terapia con cicli di progesterone (link agli articoli in inglese, N.d.T.)
Ancora confusa?
Ti è stato detto che hai la PCOS ma non soddisfi nessuno dei criteri di cui sopra?
Torna allo schema. Hai veramente la PCOS? In altre parole, hai gli androgeni alti? Se non li hai, non hai la PCOS e potresti invece avere un’amenorrea ipotalamica.
Vedi lo schema completo qui sotto. Per informazioni sui 4 tipi di PCOS e i loro trattamenti, vedi il capitolo 7 del Period Repair Manual (il libro di Lara Briden, disponibile in inglese e spagnolo, N.d.T.).





Fonte originale: https://larabriden.com/4-types-of-pcos-a-flowchart/
Ti potrebbero interessare anche:
Il dolore non è un sintomo della PCOS
La PCOS non può essere diagnosticata (o esclusa) dall’ecografia
È PCOS o amenorrea ipotalamica (denutrizione)?
Se ti iscrivi alla newsletter di Studio Medulla ricevi subito in REGALO la Guida di 30 pagine ricca di consigli e passi concreti per prenderti cura dei tuoi ormoni.

Chi è l’autrice: Lara Briden è medico naturopata e autrice bestseller dei libri Period Repair Manual e Hormone Repair Manual – guide pratiche al trattamento dei problemi mestruali con la
nutrizione, gli integratori e gli ormoni bioidentici. Lara ha un solido background scientifico, fa parte di diversi comitati consultivi ed è l’autrice principale di un articolo del 2020 pubblicato in una rivista medica peer-reviewed. Ha più di 20 anni di esperienza nella salute delle donne e attualmente ha il suo studio di consulenza a Christchurch, in Nuova Zelanda. Puoi leggere la sua bio completa a https://larabriden.com/about/.
(Photo by Kate Christie and licensed under Creative Commons Attribution 4.0 International License.)
Chi è la traduttrice: Anna M. Buzzoni, fondatrice di Studio Medulla a Berlino, ricercatrice in ciclicità comparata e interdisciplinare, ha teorizzato una matrice comune a tutti i cicli. Insegnante certificata in metodo sintotermico Sensiplan (NFP Germania), consulente in salute e nutrizione, laurea come traduttrice/interprete e master in innovazione.







