Questo articolo è la traduzione integrale dell’articolo originale di Lara Briden, con la gentile concessione dell’autrice.
Qual è la differenza tra la sindrome dell’ovaio policistico (PCOS) e l’amenorrea ipotalamica (AI)?
La PCOS è la condizione di eccesso di androgeni quando tutte le altre cause di eccesso di androgeni sono state escluse. Può anche causare cicli irregolari. L’amenorrea ipotalamica è la perdita delle mestruazioni causata da una mancanza di principi nutritivi (malnutrizione o denutrizione). Può anche presentarsi assieme a acne leggero, peli sul viso e ovaie policistiche.
Le due condizioni sono abbastanza simili e il tuo medico potrebbe erroneamente dire che hai la PCOS quando in realtà hai l’amenorrea ipotalamica.
È PCOS o amenorrea ipotalamica?
Ecco un riassunto delle somiglianze e delle differenze.
| PCOS | Amenorrea ipotalamica |
| cicli assenti o irregolari | cicli assenti o irregolari |
| ovaie policistiche | ovaie policistiche |
| irsutismo e androgeni elevati | possibile lieve irsutismo |
| insulina a digiuno normale o alta | bassa insulina a digiuno |
| ispessimento del rivestimento uterino | rivestimento uterino sottile |
| sanguinamento con il test chiamato “Progesterone Challenge” | nessun sanguinamento con il test chiamato “Progesterone Challenge” |
| lieve rischio di perdita di densità ossea | rischio significativo di perdita di densità ossea |
| mestruazioni poco frequenti quando si sospende la pillola | nessuna mestruazione quando si interrompe la pillola |
| A qualsiasi età, ma può essere transitoria | più probabile sotto i 30 anni, ma a qualsiasi età |
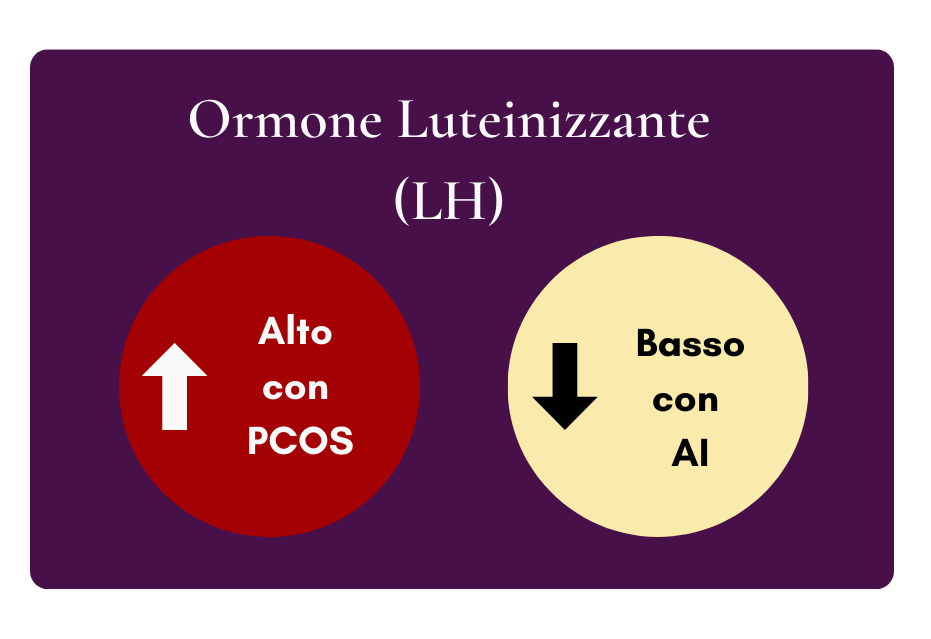
| alto rapporto tra LH e FSH | basso rapporto tra LH e FSH |
Hai notato che le ovaie policistiche possono verificarsi sia con la PCOS che con l’amenorrea ipotalamica? Ecco perché la PCOS non può essere diagnosticata con un’ecografia. Infatti, basandosi su un’ecografia, l’amenorrea ipotalamica può essere spesso mal diagnosticata come PCOS magra (link allo studio scientifico, N.d.T). Il che è un problema perché la raccomandazione per la PCOS è mangiare meno, mentre il trattamento per l’amenorrea ipotalamica è mangiare di più!
Il modo più semplice per distinguere tra PCOS e amenorrea ipotalamica è quello di guardare il rapporto tra ormone luteinizzante (LH) e ormone follicolo-stimolante (FSH). Quando il rapporto tra LH e FSH viene misurato al secondo giorno del ciclo (o un giorno a caso se non c’è ciclo) è alto nella PCOS e basso nell’amenorrea ipotalamica (link allo studio scientifico, N.d.T.).
L’ormone LH aumenta con l’età, quindi non esiste un valore “perfetto” per l’LH. Ciò che conta è quanto è alto o basso rispetto a FSH.
3 passi per diagnosticare la PCOS
Passo 1. Ci sono androgeni o ormoni maschili in eccesso? Per esempio, gli androgeni sono alti nell’esame del sangue o c’è un irsutismo significativo (peli sul viso)? Se la risposta è no, non è PCOS perché la PCOS è la condizione di eccesso di androgeni quando tutte le altre cause di eccesso di androgeni sono state escluse.
Passo 2. Sono state escluse altre cause di eccesso di androgeni? Una causa comune di eccesso di androgeni è l’iperplasia surrenale congenita, che rappresenta fino al 9% dei casi di eccesso di androgeni ed è spesso mal diagnosticata come PCOS (link allo studio scientifico, N.d.T.).
Passo 3. Determinare il tipo di PCOS e trattare il principale fattore sottostante. Leggi 4 tipi di PCOS (uno schema).
È anche possibile avere sia amenorrea ipotalamica che PCOS. In questo caso, la strategia è quella di mangiare di più per curare l’amenorrea ipotalamica, e in seguito trattare l’eccesso di androgeni.
Fonte originale: https://larabriden.com/pcos-or-hypothalamic-amenorrhea-or-both/
Ti potrebbero interessare anche:
Il dolore non è un sintomo della PCOS
La PCOS non può essere diagnosticata (o esclusa) dall’ecografia
Se ti iscrivi alla newsletter di Studio Medulla ricevi subito in REGALO la Guida di 30 pagine ricca di consigli e passi concreti per prenderti cura dei tuoi ormoni.

Chi è l’autrice: Lara Briden è medico naturopata e autrice bestseller dei libri Period Repair Manual e Hormone Repair Manual – guide pratiche al trattamento dei problemi mestruali con la nutrizione, gli integratori e gli ormoni bioidentici.
Lara ha un solido background scientifico, fa parte di diversi comitati consultivi ed è l’autrice principale di un articolo del 2020 pubblicato in una rivista medica peer-reviewed.
Ha più di 20 anni di esperienza nella salute delle donne e attualmente ha il suo studio di consulenza a Christchurch, in Nuova Zelanda. Puoi leggere la sua bio completa a https://larabriden.com/about/
(Photo by Kate Christie and licensed under Creative Commons Attribution 4.0 International License.)
Chi è la traduttrice: Anna M. Buzzoni, fondatrice di Studio Medulla a Berlino, ricercatrice in ciclicità comparata e interdisciplinare, ha teorizzato una matrice comune a tutti i cicli. Insegnante certificata in metodo sintotermico Sensiplan (NFP Germania), consulente in salute e nutrizione, laurea come traduttrice/interprete e master in innovazione.